Uchyłkowatość jelita grubego jest współcześnie jednym z najczęstszych schorzeń przewodu pokarmowego, występującym głównie w krajach cywilizacji zachodniej. Jak wynika z obserwacji, choroba ta bardzo rzadko występuje na obszarach wiejskich Afryki i Azji, gdzie ludność żywi się głównie produktami pochodzenia roślinnego. Z powyższych danych można wysnuć wniosek, że poprzez zmianę stylu życia i wprowadzenie drobnych modyfikacji w diecie jesteśmy w stanie z wysokim prawdopodobieństwem uchronić się przed wystąpieniem tej dokuczliwej choroby.
Co to jest uchyłkowatość jelita grubego?
Jak sama nazwa wskazuje, uchyłkowatość jelita grubego jest schorzeniem przewodu pokarmowego, cechującym się występowaniem uchyłków – niewielkich, workowatych uwypukleń ściany jelita na zewnątrz światła narządu. Uchyłki mogą powstawać w różnych miejscach ludzkiego organizmu (m.in. w pęcherzu, przełyku, cewce moczowej), jednak najczęściej dotyczą jelita grubego. Stanowią one swoistego rodzaju “kieszonki”, w których może zatrzymywać się treść pokarmowa. W przeważającej większości przypadków uchyłki powstają w esicy – jednym z końcowych odcinków jelita grubego. Uchyłkowatość jelita grubego dotyczy głównie osób starszych – szacuje się, że uchyłki występują aż u 60% osób powyżej 80 roku życia. U osób młodych uchyłki występują stosunkowo rzadko i dotyczą zwykle otyłych mężczyzn. W starszym wieku choroba występuje z jednakową częstością u mężczyzn i kobiet.
Ze względu na pochodzenie wyróżniamy:
- uchyłki nabyte – drobne (o średnicy 5-10 mm) uwypuklenia błony śluzowej przez błonę mięśniową okrężnicy, która jest najdłuższym odcinkiem jelita grubego. Występują u ⅓ populacji po 60 roku życia, najczęściej w esicy (>90%);
- uchyłki wrodzone – występują rzadko i mają małe znaczenie kliniczne. Są to uwypuklenia wszystkich warstw ściany jelita, które przeważnie lokalizują się w kątnicy.
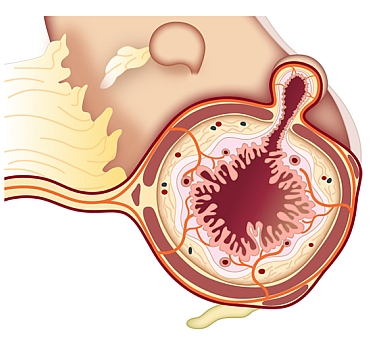
Źródło: https://www.mp.pl/pacjent/gastrologia/choroby/jelitogrube/80804,uchylki-jelita-grubego
Ze względu na budowę, uchyłki dzielimy na:
- prawdziwe – składają się ze wszystkich warstw ściany jelita (błony surowiczej, błony mięśniowej właściwej, błony podśluzowej i błony śluzowej);
- rzekome (pseudouchyłki) – są w istocie uwypukleniem błony śluzowej przez błonę mięśniową okrężnicy. Uchyłki rzekome stanowią ponad 90% wszystkich uchyłków występujących w obrębie jelita grubego.
Uchyłkowatość jelita grubego – objawy

Pojęcie choroby uchyłkowej obejmuje szerokie spektrum manifestacji klinicznych – od postaci bezobjawowych, przez postaci objawowe, niepowikłane, aż do stanów powikłanych, takich jak zapalenie uchyłków. Aby lepiej usystematyzować objawy towarzyszące poszczególnym manifestacjom choroby oraz sprecyzować sposób leczenia każdej z postaci, wyróżniono następujące postaci choroby uchyłkowej:
- uchyłkowatość bezobjawowa;
- objawowa niepowikłana choroba uchyłkowa;
- niepowikłane zapalenie uchyłków;
- powikłane zapalenie uchyłków.
W znacznej większości przypadków obecność uchyłków jelita grubego nie daje żadnych charakterystycznych objawów klinicznych. Taką bezobjawową postać choroby nazywa się uchyłkowatością okrężnicy. W postaci tej nie stwierdza się odchyleń w badaniu fizykalnym ani w badaniach laboratoryjnych. Jest ona zwykle rozpoznawana przypadkowo na podstawie badań obrazowych (tomografii komputerowej) lub kolonoskopii wykonanych z innych przyczyn.
Postać objawowa określana jest mianem choroby uchyłkowej okrężnicy. Charakteryzują ją następujące objawy:
- łagodne, nawracające bóle w lewym dolnym kwadrancie brzucha;
- wzdęcia;
- zmiana rytmu wypróżnień – zwykle pojawiają się zaparcia, ale mogą także występować zaparcia na przemian z biegunką.
Dolegliwości zwykle zwiększają się po posiłkach, a ich nasilenie maleje po oddaniu gazów i stolca. Symptomy niepowikłanej objawowej choroby uchyłkowej jelita grubego wynikają ze wzmożonego napięcia ściany jelita oraz wzrostu ciśnienia w jego świetle. Objawom tym nie towarzyszy podwyższenie parametrów stanu zapalnego.
Jeżeli do wyżej wymienionych objawów klinicznych dołączą się laboratoryjne wykładniki stanu zapalnego, takie jak podwyższenie liczby białych krwinek (leukocytów), przyspieszone OB, wzrost CRP lub zmiany zapalne w obrębie jelita będą widoczne w badaniach obrazowych (np. w tomografii komputerowej), wówczas rozpoznajemy niepowikłane zapalenie uchyłków. Chory z zapaleniem uchyłków może prezentować także dodatkowe objawy, takie jak:
- gorączka;
- ostry ból zlokalizowany w lewym dolnym kwadrancie brzucha;
- bolesny, wyczuwalny palpacyjnie guz w lewym dolnym kwadrancie brzucha (jest to guz zapalny, powstały na skutek nacieku zapalnego okolicznych tkanek).
Jeżeli do powyższych objawów klinicznych i wykładników laboratoryjnych stanu zapalnego dołączą się powikłania, takie jak zdiagnozowany w badaniu tomografii komputerowej jamy brzusznej ropień dużych rozmiarów (>5 cm) lub przetoka czy też jeśli dojdzie do perforacji (przedziurawienia) ściany jelita, wówczas mówimy o powikłanym zapaleniu uchyłków. Powikłania mogące występować w przebiegu choroby uchyłkowej jelita grubego zostały omówione w dalszej części artykułu.
*OB (Odczyn Biernackiego) – jest to wskaźnik opadania krwinek czerwonych (erytrocytów). Przyspieszone (podwyższone) OB wskazuje na istnienie stanu zapalnego w organizmie, jednak nie pozwala określić jego przyczyny- jest to marker bardzo niespecyficzny. Przyspieszone OB obserwowane jest m.in. w schorzeniach o etiologii bakteryjnej, nowotworowej czy też autoimmunologicznej.
*CRP – tzw. białko C-reaktywne, pojawiające się we krwi w wyniku toczącego się stanu zapalnego. Jest bardziej czułym i specyficznym wskaźnikiem niż OB w ostrej fazie zapalnej.
Uchyłkowatość jelita grubego – przyczyny
Etiologia uchyłkowatości wciąż nie została dostatecznie poznana, jednak wyróżniono szereg czynników ryzyka, sprzyjających powstawaniu tego stanu. Zaliczamy do nich:
- podeszły wiek;
- czynniki genetyczne;
- dietę ubogoresztkową (z małą zawartością błonnika pokarmowego);
- wrodzone choroby tkanki łącznej, takie jak zespół Marfana i zespół Ehlersa-Danlosa;
- zaburzenia mikrobioty jelitowej- dysproporcja pomiędzy poszczególnymi szczepami bakterii jelitowych może sprzyjać rozwojowi uchyłków;
- styl życia – duże spożycie czerwonego mięsa, palenie papierosów, nadużywanie alkoholu, mała aktywność fizyczna, otyłość.
Wiek jest kluczowym czynnikiem uczestniczącym w patogenezie choroby uchyłkowej jelita grubego. Im starszy wiek, tym dłuższa ekspozycja na nieprawidłową dietę (ubogą w błonnik pokarmowy). Wraz z wiekiem zachodzą także postępujące zmiany w tkance łącznej, dochodzi do zaburzeń tworzenia kolagenu, co skutkuje utratą elastyczności tkanek, w tym także ściany jelit. Procesy te znacznie sprzyjają powstawaniu uchyłków.
Czy wiesz że:
choroba uchyłkowa jelita grubego jest najczęstszą gastroenterologiczną przyczyną hospitalizacji w Polsce?
Drugim najbardziej istotnym czynnikiem warunkującym powstawanie uchyłków jest dieta uboga w błonnik pokarmowy. Jej konsekwencją jest powstawanie stolca o twardej, zbitej konsystencji, do którego przemieszczania konieczne są nasilone skurcze ściany jelita. W rezultacie dochodzi do przerostu błony mięśniowej, stanowiącej środkową warstwę ściany jelita. Jednocześnie, na skutek wzrostu ciśnienia w świetle jelita (wynikającego z nasilonych skurczów), błona śluzowa jest wypychana poza położoną bardziej zewnętrznie błonę mięśniową. W ten sposób tworzą się uchyłki rzekome jelita grubego, które powstają najczęściej w miejscach najmniejszego oporu np. w miejscach wnikania do światła jelita naczyń krwionośnych. Uchyłki tworzą się najczęściej w esicy, ponieważ ten odcinek jelita grubego ma najwęższe światło i występują w nim największe wzrosty ciśnienia, spowodowane nasilonymi skurczami jelita.
Uchyłkowatość jelita grubego – powikłania
Choroba uchyłkowa jelita grubego może przebiegać z różnymi powikłaniami, a najczęstszym z nich (występującym u 10-25% pacjentów) jest zapalenie uchyłków. Ma ono zwykle (u ¾ chorych) postać niepowikłaną, ale może także powodować powstanie:
- przetok – nieprawidłowych połączeń światła jelita z innymi narządami np. z pęcherzem moczowym czy pochwą;
- zwężeń jelita, które mogą prowadzić do niedrożności mechanicznej jelit – stanu zagrażającego życiu, w którym przepływ treści pokarmowej przez jelito grube zostaje całkowicie zatrzymany;
- ropni wewnątrzbrzusznych – ograniczonych zbiorników ropy w jamie brzusznej;
- perforacji (przedziurawienia jelita) – jest to bardzo niebezpieczne powikłanie, które powoduje przedostanie się mas kałowych ze światła jelita do wnętrza jamy otrzewnej, co w krótkim czasie może wywołać kałowe zapalenie otrzewnej. Jest to stan zagrożenia życia, wymagający pilnej interwencji chirurgicznej.
Powikłania te są szczególnie niebezpieczne u osób starszych, wyniszczonych, z obniżoną odpornością i chorobami współistniejącymi (cukrzycą, chorobą nerek). Dowiedziono, że powikłana choroba uchyłkowa częściej dotyczy osób otyłych, palących papierosy i stosujących dietę ubogobłonnikową.
Odrębnym, niezwiązanym z zapaleniem i stosunkowo często występującym powikłaniem choroby uchyłkowej jest krwawienie do przewodu pokarmowego. Szacuje się, że u 15% osób z uchyłkowatością krwawienie z uchyłków wystąpi przynajmniej raz w życiu. Objawia się ono nagłym, bezbolesnym i obfitym krwawieniem z odbytu lub dużą domieszką krwi w stolcu, które w 80% przypadków samoistnie ustępuje.
Uchyłkowatość jelita grubego – leczenie
Uchyłkowatość jelita grubego jest chorobą nieuleczalną- towarzyszy pacjentowi aż do końca jego życia. Nie istnieje na chwilę obecną żadna metoda farmakologiczna ani chirurgiczna, która umożliwiałaby pozbycie się uchyłków jelita grubego. Na szczęście, w znacznej większości przypadków schorzenie to ma przebieg bezobjawowy, a drobne modyfikacje dietetyczne i zmiana stylu życia są na ogół wystarczające, aby uniknąć powikłań choroby.
Celami leczenia choroby uchyłkowej jelita grubego są:
- opanowanie dolegliwości;
- zapobieganie nawrotom;
- modyfikacja składu mikrobiomu jelitowego;
- ograniczenie powikłań choroby.
Sposób leczenia uchyłków jelita grubego uzależniony jest od postaci stwierdzonej choroby oraz od towarzyszących jej powikłań:
- postać bezobjawowa (uchyłkowatość okrężnicy), rozpoznawana przypadkowo w trakcie diagnostyki z innych przyczyn, nie wymaga leczenia. Zalecana jest modyfikacja stylu życia- dieta ze zwiększoną ilością błonnika, redukcja masy ciała, zaprzestanie palenia papierosów, zmniejszenie spożycia czerwonego mięsa oraz zwiększenie aktywności fizycznej;
- objawowa, niepowikłana choroba uchyłkowa okrężnicy – postać ta może być leczona ambulatoryjnie. Stosuje się leki o działaniu rozkurczowym (np. drotawerynę) i przeciwbólowym. Okresowo (przez 7 dni w miesiącu, przez łączny okres do 24 miesięcy) zaleca się stosowanie antybiotyku- rifaksyminy, który powoduje poprawę objawową oraz zmniejszenie częstości powikłań. Poza leczeniem farmakologicznym zaleca się zwiększenie spożycia błonnika pokarmowego, redukcję masy ciała, zaprzestanie palenia oraz zwiększenie aktywności fizycznej. Rifaksymina oraz błonnik rozpuszczalny działają wieloczynnikowo – na zmiany w mikrobiomie jelitowym, na zmiany zapalne, a także na nieprawidłową motorykę jelit;
- ostre, niepowikłane zapalenie uchyłków – sposób leczenia uzależniony jest od stanu ogólnego pacjenta. Chorych w dobrym stanie ogólnym, z łagodnymi objawami można leczyć ambulatoryjnie (bez hospitalizacji) – zaleca się im stosowanie doustne antybiotyku przez 7-10 dni oraz przez kilka pierwszych dni dietę płynną lub ubogoresztkową. Po 2-3 dniach od rozpoczęcia leczenia pacjenci powinni zgłosić się na kontrolę lekarską, a kolejne wizyty kontrolne powinny odbywać się co tydzień, aż do całkowitego ustąpienia dolegliwości. Bezwzględnej hospitalizacji wymagają pacjenci z ciężkim lub powikłanym zapaleniem, osoby starsze z chorobami współistniejącymi oraz kobiety w ciąży. Leczenie chorych hospitalizowanych polega na ścisłej diecie z zapewnieniem odpowiedniego nawodnienia oraz na dożylnym podawaniu leków przeciwbólowych oraz antybiotyków (ciprofloksacyna, metronidazol) przez 7-10 dni. Po wyjściu ze szpitala, pacjent kontynuuje doustne przyjmowanie antybiotyków przez kolejne 7 dni.
W przypadku wystąpienia groźnych dla życia powikłań zapalenia uchyłków, takich jak perforacja jelita, niedrożność przewodu pokarmowego, czy też powstanie ropnia śródbrzusznego, postępowaniem z wyboru jest zabieg operacyjny w trybie nagłym. Zwykle wykonuje się operację sposobem Hartmanna, polegającą na usunięciu zmiany chorobowej (w przypadku choroby uchyłkowej najczęściej zwężonego odcinka jelita) wraz z wyłonieniem stomii utworzonej z bliższego odcinka esicy oraz zaszyciem kikuta odbytnicy. W drugim etapie zabiegu, po kilku miesiącach, można dokonać odtworzenia ciągłości przewodu pokarmowego poprzez usunięcie stomii oraz połączenie wolnego końca esicy z kikutem odbytnicy.
Jak już wspomniano, większość krwotoków z uchyłków ustępuje samoistnie, jednak u części chorych konieczne jest przetoczenie krwi lub wykonanie pilnej kolonoskopii połączonej z zabiegiem tamowania krwawienia np. poprzez zaklipsowanie miejsca krwawienia.
*stomia – utworzone chirurgicznie połączenie światła przewodu pokarmowego ze skórą. W przypadku pacjentów z powikłanym zapaleniem uchyłków wykonuje się ją w celu wytworzenia zastępczej drogi odprowadzenia kału. Otwór wytworzonej chirurgicznie przetoki zabezpieczony jest specjalnym workiem kolostomijnym.
Uchyłkowatość jelita grubego – dieta
W chorobie uchyłkowej, poza leczeniem farmakologicznym, bardzo duże znaczenie ma stosowanie się pacjenta do zaleceń dietetycznych. Rodzaj diety uzależniony jest od postaci klinicznej uchyłkowatości:
- W przypadku bezobjawowej uchyłkowatości oraz niepowikłanej objawowej choroby uchyłkowej zaleca się stosowanie diety bogatoresztkowej, bogatej w błonnik rozpuszczalny. W dużych ilościach zawarty jest on w świeżych owocach, warzywach i ziołach. Należy pamiętać, aby produkty z dużą zawartością błonnika włączać do diety stopniowo, do 40-50 g/dobę. Błonnik zwiększa objętość mas kałowych oraz pobudza jelita do pracy poprzez mechaniczne drażnienie. Zwiększenie zawartości błonnika w diecie poprawia konsystencję stolca oraz reguluje rytm wypróżnień,a tym samym łagodzi dokuczliwe objawy choroby wynikające ze skurczów jelit i wzdęć. Przy dużym spożyciu błonnika należy pamiętać o wypijaniu odpowiedniej ilości płynów;
- W ostrym niepowikłanym zapaleniu uchyłków zaleca się dietę lekkostrawną lub płynną oraz odpowiednie nawodnienie. Z uwagi na towarzyszące objawy bólowe, u tej grupy pacjentów należy ograniczyć podaż błonnika w postaci surowej. Ilość błonnika nie powinna przekraczać 5-10 g/dobę. Dopuszczalne są warzywa i owoce bez skórek i pestek, najlepiej w formie gotowanej. W zapaleniu uchyłków należy unikać pieczywa i makaronu pełnoziarnistego oraz takich produktów jak płatki owsiane, otręby czy kasze gruboziarniste;
- W przypadku ostrego powikłanego zapalenia uchyłków chorzy wymagają hospitalizacji oraz wprowadzenia kilkudniowej diety ścisłej- głodówki. Po opanowaniu stanu ostrego powinno nastąpić wdrożenie diety bezresztkowej- ubogiej w błonnik. Ma ona na celu “wyciszenie” podrażnionego w wyniku stanu zapalnego jelita oraz ograniczenie liczby wypróżnień, co odciąża układ pokarmowy. Produkty zalecane na diecie bezresztkowej to m.in. chude mięso, sucharki, gotowane jajka, biały ser, tapioka. Jeżeli następuje widoczna poprawa w samopoczuciu pacjenta, po kilku tygodniach możliwe jest stopniowe rozszerzanie diety. Ostateczny dobór produktów w diecie uzależniony jest od preferencji i indywidualnej tolerancji pacjenta.
Zapamiętaj:
Wiek jest kluczowym czynnikiem uczestniczącym w patogenezie choroby uchyłkowej jelita grubego. Im starszy wiek, tym dłuższa ekspozycja na nieprawidłową dietę (ubogą w błonnik pokarmowy).
Niezależnie od postaci choroby, u wszystkich pacjentów z uchyłkami jelita grubego zaleca się:
- ograniczenie spożywania czerwonego mięsa- dowiedziono, że sprzyja ono powstawaniu ostrego zapalenia uchyłków;
- ograniczenie spożywania alkoholu;
- dbanie o odpowiednie nawodnienie organizmu- picie 1,5- 2 litrów dziennie;
- unikanie produktów wzdymających, takich jak np. kapusta lub cebula, gdyż mogą one zwiększać ciśnienie wewnątrz jelita grubego i poprzez to predysponować do powstawania nowych uchyłków.
Istnieje szereg różnego rodzaju chorób, które powstają całkowicie niezależnie od naszego stylu życia i którym nie jesteśmy w stanie zapobiegać. Tym bardziej powinniśmy być świadomi tych schorzeń, przed których wystąpieniem możemy się ustrzec poprzez kształtowanie właściwych nawyków żywieniowych i wzorców ruchowych. Uchyłkowatość jelita grubego z całą pewnością spełnia kryteria takiego schorzenia- jest chorobą cywilizacyjną, na którą latami sami “pracujemy” poprzez siedzący tryb życia, dietę ubogobłonnikową czy palenie papierosów. Najlepszą profilaktyką, pozwalającą uniknąć problemów związanych z uchyłkami jelita grubego jest dieta bogata w błonnik i dbanie o codzienną dawkę ruchu. Na zmianę stylu życia nigdy nie jest za późno, bo jak wszyscy doskonale wiemy- lepiej zapobiegać, niż leczyć.

