Choroby skóry na ogół postrzegane są jako nieestetyczne i dokuczliwe, lecz niestanowiące bezpośredniego zagrożenia dla życia i zdrowia pacjenta. Wbrew pozorom, istnieją jednak schorzenia dermatologiczne, które rozwijają się bardzo gwałtownie i w krótkim czasie mogą powodować znaczne pogorszenie stanu ogólnego pacjenta, a nawet prowadzić do zgonu. Jedną z takich chorób jest zespół Lyella – jak się on objawia i jakie są przyczyny jego powstawania?
Co to jest zespół Lyella?
Zespół Lyella, znany także jako “toksyczna nekroliza naskórka” jest to ciężka, zagrażająca życiu choroba skóry i błon śluzowych pojawiająca się po zastosowaniu niektórych leków. Schorzenie to po raz pierwszy zostało opisane w 1956 roku przez Alana Lyella, który powiązał występowanie tego zjawiska z przyjmowaniem leków. Częstość występowania zespołu Lyella w populacji światowej szacowana jest na 0,4-1,9 przypadków na milion osób rocznie. Choroba może wystąpić w każdym wieku i nieco częściej dotyka kobiet niż mężczyzn. Częstość występowania zespołu Lyella znacznie wzrasta u osób zakażonych wirusem HIV, z toczniem rumieniowatym układowym, po przeszczepie szpiku, a także u pacjentów w podeszłym wieku, obciążonych licznymi chorobami (prawdopodobnie ze względu na obniżoną odporność i przyjmowanie wielu różnych leków).
Objawy zespołu Lyella – jak rozpoznać chorobę?

W przebiegu zespołu Lyella charakterystyczne jest występowanie objawów prodromalnych (przepowiadających), które trwają od 2 do 14 dni i charakteryzują się występowaniem symptomów sugerujących infekcję, takich jak:
- gorączka;
- ból gardła;
- kaszel;
- katar;
- bóle stawowo-mięśniowe;
- dreszcze.
Po ustąpieniu objawów prodromalnych zaczynają pojawiać się pierwsze wykwity skórne – początkowo mają postać bolesnych, piekących zmian rumieniowo-obrzękowych zlokalizowanych na twarzy, szyi, dystalnych częściach kończyn oraz na tułowiu. Następnie, zmiany mogą objąć całą powierzchnię ciała. W kolejnej fazie choroby w miejscu zmian rumieniowych (zaczerwienienia) pojawiają się wiotkie, wypełnione płynem pęcherze, które pękają, co prowadzi do spełzania dużych ilości naskórka. Zmiany skórne w przebiegu zespołu Lyella są bardzo rozległe – obejmują >30% powierzchni ciała.
Czy wiesz że:
zespół Lyella bywa nazywany także “zespołem oparzonej skóry”, gdyż zmiany skórne w jego przebiegu (wykwity rumieniowe, pęcherze, zmiany w obrębie błon śluzowych) mogą przypominać ciężkie oparzenie?
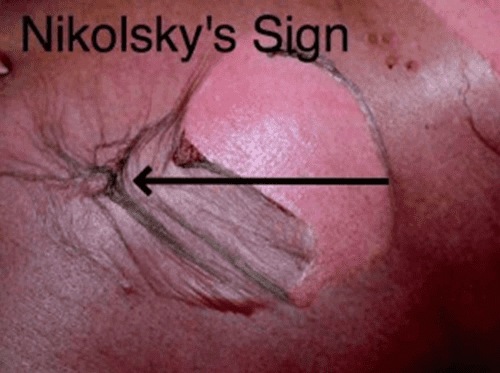
Dla zespołu Lyella charakterystyczne jest występowanie objawu Nikolskiego, polegającego na oddzielaniu i złuszczaniu się pozornie zdrowego naskórka po jego lekkim mechanicznym potarciu. Skóra pod złuszczonym naskórkiem jest żywoczerwona i obrzęknięta, bardzo bolesna. Rozległe spełzanie naskórka jest klinicznym wykładnikiem gwałtownie rozwijającej się martwicy keratynocytów (komórek naskórka).
Zazwyczaj po kilku dniach od pojawienia się pierwszych zmian skórnych proces chorobowy zaczyna obejmować błonę śluzową jamy ustnej oraz narządów płciowych. U niektórych pacjentów dochodzi ponadto do zajęcia układu oddechowego i pokarmowego. Na powierzchni błon śluzowych dochodzi do powstawania rozległych pęcherzy i nadżerek, które powodują silne dolegliwości bólowe. Choroba przebiega gwałtownie, z wysoką gorączką (do 40℃) i powikłaniami narządowymi. Zajęcie błon śluzowych układu oddechowego może prowadzić do zespołu ostrej niewydolności oddechowej, który jest stanem bezpośredniego zagrożenia życia. Zmiany zlokalizowane w obrębie błony śluzowej przewodu pokarmowego powodują ból przy połykaniu, utrudniają przyjmowanie pokarmów oraz defekację. Zmiany w okolicy moczowo-płciowej mogą prowadzić do powstawania zrostów i zwężeń.
W przebiegu zespołu Lyella często dochodzi także do zajęcia narządu wzroku pod postacią:
- zapalenia spojówek;
- zapalenia rogówki;
- powstawania owrzodzeń rogówki z następowym bliznowaceniem i tworzeniem zrostów.
U pacjentów występuje ponadto światłowstręt (fotofobia), a zajęcie narządu wzroku może prowadzić do nadmiernego wysychania gałki ocznej, powstawania zrostów w obrębie powiek, wywinięcia powiek, a nawet może dojść do całkowitej ślepoty.
Zapamiętaj:
Rokowanie w zespole Lyella jest poważane - aż 30-40% chorych umiera, a najczęstszą przyczyną śmierci jest posocznica (sepsa), która rozwija się w wyniku zakażenia bakteryjnego lub grzybiczego uszkodzonej skóry i błon śluzowych.
Jakie są przyczyny zespołu Lyella?
W ponad 95% przypadków schorzenie to związane jest z ekspozycją na leki. Jak dotąd opisano ponad 200 leków, których przyjmowanie doprowadziło do rozwoju toksycznej nekrolizy naskórka. Do leków związanych z największym ryzykiem rozwoju zespołu Lyella
zaliczamy:
- sulfonamidy – sulfasalazyna, kotrimoksazol;
- leki przeciwdrgawkowe – karbamazepina, fenobarbital, fenytoina, kwas walproinowy;
- antybiotyki z grupy penicylin, cefalosporyn i makrolidów;
- niesteroidowe leki przeciwzapalne – piroksykam, tenoksykam;
- allopurinol (lek stosowany w terapii dny moczanowej);
- glikokortykosteroidy stosowane w dużych dawkach.
Warto podkreślić, że zespół Lyella jest schorzeniem nieprzewidywalnym i może wystąpić po zastosowaniu jakiekolwiek leku, a największe ryzyko jego rozwoju istnieje w pierwszym tygodniu leczenia. Jeżeli istnieje podejrzenie zespołu Lyella, należy wówczas niezwłocznie odstawić wszystkie zażywane przez pacjenta leki, które mogą odpowiadać za wystąpienie zmian. Patomechanizm zespołu Lyella nie został jeszcze dokładnie poznany – podejrzewa się, że w jego powstawaniu dużą rolę odgrywa predyspozycja genetyczna. Czynniki genetyczne prawdopodobnie mają wpływ na zmieniony metabolizm leków, co może prowadzić do powstawania toksycznych metabolitów, które wyzwalają w naskórku niekontrolowaną reakcję układu odpornościowego, prowadzącą do rozległej martwicy keratynocytów.
Diagnozowanie zespołu Lyella
Diagnozowaniem zespołu Lyella zajmują się dermatolodzy. Rozpoznanie zespołu Lyella stawiane jest na podstawie bardzo charakterystycznego obrazu klinicznego:
- rozległe, spełzające pęcherze i płatowe oddzielanie się naskórka;
- dodatni objaw Nikolskiego;
- nagły początek objawów;
- wysoka temperatura i ciężki stan ogólny chorych.
Pomocne jest ustalenie związku objawów z przyjmowaniem leków – w większości przypadków pojawiają się one do 2 miesięcy po ekspozycji na leki. Ze względu na typowy obraz kliniczny, w diagnostyce toksycznej nekrolizy naskórka nie jest konieczne wykonywanie badań dodatkowych.
Na czym polega leczenie zespołu Lyella?
Ze względu na nie do końca poznaną etiologię choroby, nie opracowano jednoznacznych wytycznych terapeutycznych zespołu Lyella. Najistotniejszym czynnikiem wpływającym na poprawę rokowania pacjentów jest wczesne rozpoznanie toksycznej nekrolizy naskórka i niezwłoczne przekazanie chorego na oddział intensywnej opieki lub oddział leczenia oparzeń (mniejsze ryzyko zakażeń i rozwoju sepsy). Podstawę terapii zespołu Lyella stanowi leczenie objawowe – utrata dużej powierzchni naskórka wiąże się z masywną utratą wody, białka i elektrolitów, dlatego pacjenci wymagają dożylnego nawadniania i wyrównywania niedoborów elektrolitów oraz białek (albumin). U części pacjentów ze względu na obecność zmian na błonie śluzowej jamy ustnej oraz w obrębie przewodu pokarmowego, niemożliwe jest doustne spożywanie pokarmów – chorzy ci powinni być karmieni przez sondę żołądkową. Należy dbać o utrzymywanie prawidłowej ciepłoty ciała chorych. W zależności od nasilenia dolegliwości bólowych u pacjenta, może być konieczne wdrożenie leczenia przeciwbólowego. Niektórzy pacjenci z bardzo rozległym spełzaniem martwiczego naskórka, mogą wymagać jego chirurgicznego usunięcia, czyli abrazji. Zabieg ten przeprowadzany jest na sali operacyjnej w krótkotrwałym znieczuleniu ogólnym.
W przypadku zajęcia narządu wzroku niezbędna jest pilna konsultacja okulistyczna, częste nawilżanie powierzchni oka oraz stosowanie miejscowo antybiotyków i preparatów o działaniu przeciwzapalnym. Bardzo ważne jest wczesne wdrożenie leczenia, gdyż już w ciągu jednej doby może dojść do powstania zrostów w obrębie oka. W przypadku zmian w obrębie cewki moczowej i narządów płciowych istnieje ryzyko powstania trwałych zwężeń i zrostów – pacjent powinien pozostawać pod stałą opieką urologiczną.
Stosowanie systemowych glikokortykosteroidów w terapii zespołu Lyella pozostaje kwestią dyskusyjną, ponieważ leki te mogą zwiększać ryzyko zakażenia, maskować objawy sepsy i zwiększać ryzyko krwawienia z przewodu pokarmowego. Dopuszczalne jest stosowanie glikokortykosteroidów w pierwszych dniach choroby (prednizon w dawce 500 mg przez 2 dni, następnie 250 mg przez kolejne 2 dni – po tym czasie odstawiamy lek). Istnieją także doniesienia o skuteczności leczenia dożylnymi wlewami immunoglobulin – są one szczególnie zalecane pacjentom, którzy mają przeciwwskazania do glikokortykosteroidoterapii oraz chorym zakażonym wirusem HIV. Preparaty ludzkich immunoglobulin modulują odpowiedź układu odpornościowego i zapobiegają obumieraniu keratynocytów (komórek naskórka).
Leczenie zespołu Lyella trwa zazwyczaj kilka tygodni, a w późniejszym okresie u pacjentów mogą wystąpić liczne powikłania, takie jak:
- przebarwienia pozapalne;
- blizny;
- powikłania okulistyczne (światłowstręt, zespół suchego oka, zrosty wewnątrz powiek, zaburzenia wzrostu rzęs);
- deformacje płytek paznokciowych;
- stulejka – nabyte zwężenie napletka uniemożliwiające jego odprowadzenie poniżej żołędzi;
- przewlekłe owrzodzenia w obrębie błony śluzowej jamy ustnej i narządów płciowych.
Po wypisaniu ze szpitala pacjent powinien pamiętać o regularnym stosowaniu ochrony przeciwsłonecznej (preparaty z filtrem minimum SPF 50). W zależności od przebiegu choroby i występujących u niego powikłań może także wymagać kontroli specjalistycznej (m.in. urologicznej, okulistycznej). Rokowanie w zespole Lyella jest poważane – aż 30-40% chorych umiera, a najczęstszą przyczyną śmierci jest posocznica (sepsa), która rozwija się w wyniku zakażenia bakteryjnego lub grzybiczego uszkodzonej skóry i błon śluzowych.
*immunoglobulina ludzka – koncentrat przeciwciał o szerokim zakresie swoistości, otrzymywany z puli osocza co najmniej 1000 zdrowych krwiodawców.
Zespół Lyella jest rzadką, zagrażającą życiu chorobą skóry, najczęściej spowodowaną zażywaniem leków i związaną z szybko postępującym spełzaniem naskórka na dużej powierzchni ciała, które prowadzi do utraty z organizmu dużej ilości wody, białek i elektrolitów. W przebiegu choroby może dojść do zajęcia narządów wewnętrznych, co stanowi stan zagrożenia życia, dlatego podejrzenie zespołu Lyella jest wskazaniem do natychmiastowej hospitalizacji. Terapia zespołu Lyella oparta jest głównie na postępowaniu objawowym – wyrównywaniu niedoborów płynowych, elektrolitowych, białkowych oraz na leczeniu przeciwbólowym i zapobieganiu powikłaniom. Pamiętajmy, że nie ma leków w pełni bezpiecznych i po zażyciu każdego leku mogą wystąpić działania niepożądane oraz groźne powikłania, w tym zespół Lyella.