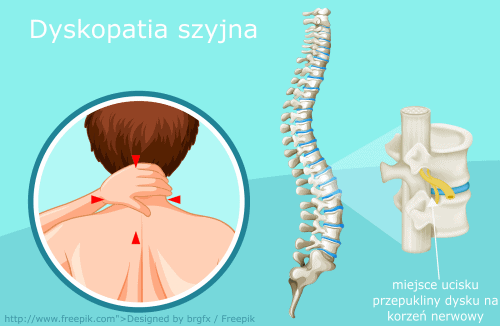
Schorzenia kręgosłupa są jedną z najczęstszych przyczyn zwolnień lekarskich. Dzieje się tak ze względu na występujący w ich przypadku ból i ograniczenie ruchomości tułowia i kończyn, ale także ze względu na związek ich występowania z pracą. Najczęściej wśród tych schorzeń występuje dyskopatia odcinka lędźwiowego, a w następnej kolejności dyskopatia szyjna [1].
Co to jest dyskopatia szyjna?
Dyskopatia oznacza patologiczny stan dysków międzykręgowych, czyli włóknistych, giętkich połączeń kręgów, które odpowiadają za ruchomość i ułożenie kręgosłupa. Epitet szyjna oznacza, że dotyczy odcinka szyjnego kręgosłupa składającego się z się 7 kręgów. Dyskopatia szyjna sama w sobie oznacza tylko nieprawidłowość dysków i może być bezobjawowa, lecz nieleczona postępuje i prędzej, czy później doprowadzi do wystąpienia charakterystycznych dolegliwości, czasem nawet tak tragicznych jak porażenie kończyn [1].
Dyskopatia szyjna – objawy

Ze względu na ucisk na korzenie nerwowe i/lub rdzeń kręgowy dyskopatia szyjna może powodować następujące objawy:
- ból karku;
- ból barku;
- ból ręki;
- zaburzenia czucia kończyny górnej;
- osłabienie mięśni kończyny górnej;
- zaburzenie ruchów precyzyjnych palców;
- napadowe migreny;
- napadowe zawroty głowy;
- w skrajnych przypadkach porażenie kończyny.
Ból powstały w wyniku dyskopatii może mieć charakter napadowy związany z wysiłkiem fizycznym lub konkretną pozycją ciała, albo przewlekły przy stałym ucisku i promieniować wzdłuż całej kończyny górnej. Najczęściej jest to ból kłujący lub piekący i raczej nie promieniuje do klatki piersiowej, lecz należy go różnicować z zawałem serca.
Dyskopatia szyjna – przyczyny
Kręgosłup składa się z kości – kręgów, które zapewniają mu sztywność, utrzymują postawę ciała, ale przede wszystkim tworzą kostny tunel chroniący rdzeń kręgowy, czyli jego kanał. Kręgi łączą się ze sobą stawami i włóknistymi pierścieniami – dyskami, które kształtują krzywizny kręgosłupa i odpowiadają za jego elastyczność. W centrum dysków znajduje się galaretowata substancja – jądro miażdżyste, które wspomaga ich ruchomość. Niestety pod wpływem urazów i przeciążeń mechanicznych może dojść do pęknięcia włóknistych pierścieni dysków, a jądro miażdżyste jako przepuklina wpukla się wtedy do światła kanału kręgowego, w którym znajduje się rdzeń kręgowy i wychodzące z niego korzenie nerwowe będące początkiem prawie wszystkich nerwów w ciele człowieka. (Rysunek) Opisana powyżej przepuklina może uciskać struktury nerwowe wywołując opisane wcześniej objawy. Jeśli uszkodzi włókna (neurony) czuciowe, to spowoduje zaburzenia czucia i ból, jeśli będą to włókna ruchowe spowoduje osłabienie siły unerwianych mięśni, a nawet całkowite ich porażenie.
Czy wiesz że:
dyskopatia szyjna dotyka nawet 50-60% osób po 50 roku życia?
Przyczyną dyskopatii jest przeciążenie kręgosłupa, które może wystąpić w wyniku urazu, być związane z wiekiem i zużyciem się kręgosłupa o który się nie dbało lub być związane z pracą lub jakimś nietypowym wysiłkiem fizycznym. Choroba ta często dotyczy pracowników biurowych, którzy godzinami siedzą przed komputerem lub dokumentami pochylając głowy, a w takiej pozycji szyja jest obciążona nawet sześciokrotnie większym ciężarem, niż gdy jest wyprostowana. To tak, jakby trzymać w ręce młotek pionowo i poziomo, chociaż jego waga się nie zmienia, znacznie trudniej go utrzymać przez dłuższy czas w poziomie ze względu na przesunięcie punktu ciężkości [1].
Dyskopatia szyjna – leczenie
Leczenie zależy od stopnia zaawansowania dyskopatii i objawów, co często z sobą nie współgra, np. osoby ze znacznymi zmianami mogą nie mieć żadnych manifestacji choroby i na odwrót. Przy bólu stosuje się tradycyjne leki przeciwbólowe, robi badanie obrazowe, np. rezonans magnetyczny i stosuje fizjoterapię. Bardzo ważna jest zmiana nawyków, tj. ergonomia pracy (wyprostowana szyja), odpowiednia pozycja przy biurku, itp.
Zapamiętaj:
Dyskopatia oznacza patologiczny stan dysków międzykręgowych, czyli włóknistych, giętkich połączeń kręgów, które odpowiadają za ruchomość i ułożenie kręgosłupa.
Zapobieganie postępowi zwyrodnienia dysków jest kluczowe w leczeniu. Jeśli zmiany sprawiają znaczny problem, np. przewlekły ból nie do zniesienia, pojawiają się deficyty neurologiczne, np. brak czucia w obrębie kończyny, osłabienie lub porażenie mięśni, albo zmiany zwyrodnieniowe są bardzo zaawansowane (nawet przy braku objawów), tj. nastąpiło znaczne zwężenie światła kanału kręgowego, to konieczne jest leczenie operacyjne [1].
Operacja dyskopatii szyjnej
Celem zabiegów neurochirurgicznych dyskopatii szyjnej jest jak najmniej inwazyjne usunięcie przepukliny, czyli uwypuklającego się jądra miażdżystego kręgów. Najczęściej jest to operacja z usunięciem całego patologicznie zmienionego dysku, w takiej sytuacji wszczepia się w jego miejsce stabilizujący implant szyjny. W innych, niezaawansowanych przypadkach można wykonać foraminotomię, czyli wybiórcze usunięcie samej przepukliny. Jeśli pacjent z jakichś przyczyn nie może przejść operacji lub uszkodzone nerwy objawiają się przewlekłym bólem opornym na leczenie, neurochirurg może wszczepić choremu elektrody stymulujące rdzeń kręgowy, które blokują sygnały bólowe [1].
Dyskopatia szyjna jako zwyrodnienie kręgosłupa jest jedną z chorób XXI wieku. Są to postępujące zmiany zwyrodnieniowe dysków wynikające najczęściej z nieprawidłowej postawy ciała, m.in. w pracy i przeciążenia szyi. Należy pamiętać o ergonomii pracy i monitorowaniu zmian, ponieważ znaczne zwężenie kanału rdzenia kręgowego, nawet bezobjawowe może doprowadzić do nagłego pogorszenia i porażenia kończyny. Ze względu na niewielkie możliwości regeneracyjne ośrodkowego układu nerwowego zmiany takie najczęściej są permanentne, dlatego dyskopatii szyjnej nie należy bagatelizować.