Spis treści
Mięczak zakaźny (Mollusculum contagiosum) to wirusowe schorzenie skóry wywołane przez wirusa MCV – czyli wirusa mięczaka zakaźnego. Ta choroba skóry dotyka głównie dzieci w wieku szkolnym oraz osoby z obniżoną odpornością. Czym objawia się to schorzenie skóry i jakie są możliwości jego leczenia?
Czym jest wirus mięczaka zakaźnego?
Wirus mięczaka zakaźnego (moluscum contagiosum virus – MCV) to wirus należący do grupy wirusów ospy (Poxvirus). Wyróżniamy cztery podtypy tego wirusa: MCV I, MCV II, MCV III oraz MCV IV – jednak przebieg kliniczny choroby jest taki sam, bez względu na podtyp wirusa. Podtyp I tego wirusa odpowiada za większość zakażeń występujących u dzieci. Wirus ten występuje na całym świecie, jednak częściej można go spotkać w rejonach tropikalnych. Wirus namnaża się w komórkach naskórka, nie powoduje wiremii – czyli nie namnaża się we krwi. Okres wylęgania (czyli czas od zakażenia do pojawienia się pierwszych objawów) jest różny – może wynosić od 2 do 12 tygodni.
Wirus mięczaka zakaźnego – objawy

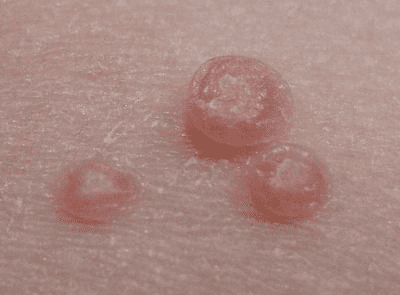
Mięczak zakaźny to schorzenie dermatologiczne, które objawia się przede wszystkim zmianami w obrębie skóry. Podstawowym wykwitem skórnym jest twardy, półprzezroczysty guzek o barwie perłowej. Cechą charakterystyczną jest obecność niewielkiego zagłębienia w środkowej części guzków (pępkowate wgłębienie). Co ważne – po nakłuciu i ucisku na guzek, wydobywa się z niego kaszkowata, perłowa treść. Guzki te mają wielkość około 2 – 6 milimetrów. Zazwyczaj występują licznie, jednak obserwuje się także obecność pojedynczych wykwitów – wtedy są one większe. Typowa lokalizacja to skóra twarzy, rąk i okolice narządów płciowych. Guzki mogą występować także na błonach śluzowych. Zazwyczaj zmiany skórne ustępują samoistnie bez pozostawienia blizn, nawet bez leczenia.
Czy wiesz że: 5-18% pacjentów zakażonych HIV zachoruje także na mięczaka zakaźnego?
U osób z zaburzeniami odporności można się spotkać z rozsianymi, licznymi zmianami skórnymi (nawet kilkaset wykwitów), które nie ustępują samoistnie i są zazwyczaj trudne do leczenia. W tych przypadkach guzki mogą się zlewać i tworzyć większe zmiany ze skłonnością do tworzenia wrzodziejących ognisk. Takie zmiany skórne mogą ulegać wtórnemu nadkażeniu bakteryjnemu, co pogarsza przebieg choroby i utrudnia leczenie.
Rycina 1. Typowe wykwity mięczaka zakaźnego w powiększeniu.
Źródło: https://commons.wikimedia.org/wiki/File:Molluscaklein.jpg
Evanherk [CC BY-SA (http://creativecommons.org/licenses/by-sa/3.0/)]
Wirus mięczaka zakaźnego – przyczyny
Przyczyną schorzenia jest zakażenie wirusem mięczaka zakaźnego. Jak może do niego dojść? Główną drogą zakażenia tym wirusem jest kontakt bezpośredni ze skórą osoby dotkniętej mięczakiem zakaźnym. Zakażenie jest możliwe także przez używanie wspólnych przedmiotów, na przykład ręczników, czy ubrań, a także podczas uprawiania sportów kontaktowych (na przykład zapasów). Do zakażenia może dojść także podczas kontaktu seksualnego. Istnieją także doniesienia o możliwości zakażenia wirusem mięczaka zakaźnego podczas pobytu na basenie, jednak ten mechanizm zakażenia nie został dokładnie poznany.
Zapamiętaj: Wirus mięczaka zakaźnego (moluscum contagiosum virus - MCV) to wirus należący do grupy wirusów ospy (Poxvirus).
Warto mieć świadomość, że przez cały czas utrzymywania się zmian skórnych pacjent jest źródłem zakażenia. Co więcej, możliwy jest bezobjawowy przebieg mięczaka zakaźnego, podczas którego chory również stanowi źródło zakażenia. Do zakażenia wirusem mięczaka zakaźnego predysponuje:
- atopowe zapalenie skóry – przewlekłe schorzenie dermatologiczne, które charakteryzuje się uszkodzeniem bariery naskórkowej;
- choroba Dariera – rzadkie schorzenie dermatologiczne o podłożu genetycznym, związane z zaburzeniem rogowacenia w obrębie mieszków;
- zaburzenia odporności, w tym zakażenie wirusem HIV – związane ze skłonnością do ciężkiego przebiegu mięczaka zakaźnego. W tym przypadku można spotkać się z obecnością olbrzymich guzków (powyżej 1 cm).
Wirus mięczaka zakaźnego – leczenie
Mięczak zakaźny ma zazwyczaj łagodny, samoograniczający się przebieg i nie zawsze wymaga leczenia. Wskazaniami do leczenia są przede wszystkim:
- liczne, nieustępujące samoistnie zmiany skórne;
- ciągle pojawiające się nowe wykwity;
- autoinokulacja – czyli przenoszenie wirusa w inne okolice ciała, co prowadzi do rozprzestrzeniania się zakażenia.
Dostępne leczenie farmakologiczne obejmuje stosowanie:
- podofilotoksyny w kremie – substancja ta powinna być stosowana miejscowo na skórę. Należy pamiętać, że preparaty z podofilotoksyną w kremie można stosować od 12 roku życia i nie powinny być stosowane przez kobiety w ciąży i kobiety karmiące;
- antybiotyków miejscowo – gdy doszło do nadkażenia bakteryjnego wykwitów skórnych;
- jodopowidonu – czyli substancji zawierającej jod, która wykazuje działania bakteriobójcze. Nie poznano dokładnie mechanizmu przeciwwirusowego tego związku, jednak od wielu lat znajduje on zastosowanie w leczeniu mięczaka zakaźnego. Działanie bakteriobójcze tego związku wspomaga leczenie nadkażeń bakteryjnych.
Metody inwazyjne, znajdujące zastosowanie w leczeniu mięczaka zakaźnego, to:
- laseroterapia – charakteryzuje się dobrą skutecznością;
- krioterapia ciekłym azotem – czasami konieczne jest powtarzanie zabiegów, co 2 – 4 tygodnie;
- usuwanie mechaniczne, łyżeczkowanie, usuwanie po nakłuciu jałową igłą – można je zastosować, gdy wykwity są nieliczne.
U osób bez zaburzeń odporności mięczak zakaźny przebiega łagodnie i ustępuje samoistnie. Nie istnieje obecnie szczepienie ochronne przeciwko mięczakowi zakaźnemu. Profilaktyka zakażenia polega przede wszystkim na unikaniu bezpośredniego kontaktu, kontaktów seksualnych oraz dzielenia przedmiotów z osobami zakażonymi. W przypadku atopowego zapalenia skóry należy pamiętać o odpowiedniej pielęgnacji skóry i jej natłuszczaniu, co poprawia stan bariery naskórkowej i chroni przed zakażeniem wirusem MCV.